宿泊療養施設におけるCOVID-19患者の診療
COVID-19患者の増加期には、宿泊療養施設への入所も急増する。自治体により対応は多少異なると思うが、多くの自治体で宿泊療養施設には医師会もしくは病院からの派遣医師が関与しているのではないかと思われる。自宅療養中の患者が増加するにつれ、保健所と協力しながら、往診体制が構築された地域もあるだろう。そこでは災害の避難所のように、さまざまな規模の医療機関が役割分担を行い、COVID-19診療に当たっておられることと思う。
本稿執筆時点(2021年10月初旬)では、いわゆる第5波は沈静化したが、今後第6波が生じる可能性はある。その際には、宿泊療養施設には、やはり一定の役割が期待されるだろう。また、臨時医療施設として運用している施設もあれば、 往診チームが各所属施設から医薬品を持参している施設もあろうかと思う。筆者の勤務する病院では、第4~5波において内科医が宿泊療養施設の診療を部分的に担当し、往診を行っていた。その経験を踏まえ、普段COVID-19診療に携わっていない方が宿泊療養施設などで診療を行うのに役立てていただきたいと考え、本稿を作成した。なお、本稿は個人の見解であり、所属病院やIDATENの見解を述べたものではない。
COVID-19の病床数と療養場所の関係
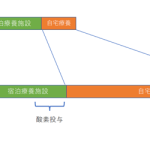
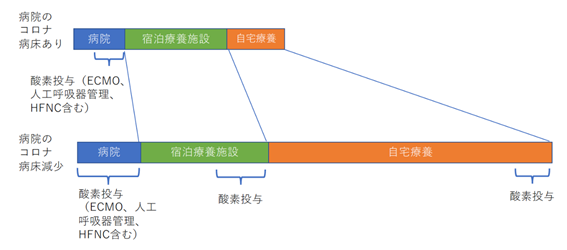
COVID-19患者がどの程度まで増悪すれば病院で診るのかというのは、パンデミックにおける一つの重要な命題である。基本的には、日本の定義[1]でいうところの中等症IIからは酸素投与が必要になるため絶対的に入院適応があり、従来であれば「酸素投与=デキサメタゾン開始=入院」が医療的な原則なのであるが、病床確保が困難になるにつれ在宅や宿泊療養施設での療養者が増える。結果として一部の増悪する患者に酸素投与が必要なケースが出てしまう(図)。
宿泊療養施設で使用可能なCOVID-19の治療薬
COVID-19の治療薬は急速なスピードでの開発とそれに引き続く臨床試験が行われ、新たな知見がこれまでにない速さで加わってきた。現時点で、信頼のおけるガイドライン等により入院以外の状況で治療薬として推奨されるものは以下になる(表1)[1、2]。
表1 宿泊療養施設や外来でのCOVID-19患者に対する治療と推奨度
| 対症療法(解熱鎮痛薬・鎮咳薬など) | 推奨 | |
| ①抗SARS-CoV-2モノクローナル抗体 | カシリビマブ/イムデビマブ | 推奨 |
| ソトロビマブ | 推奨 | |
| ②デキサメタゾン | 使用してもよい | |
| ③バリシチニブ | 推奨しない | |
| ④吸入ステロイド | ブテゾニド | 使用してもよい |
| シクレソニド | 推奨しない | |
| レムデシビル | 推奨しない | |
| ファビピラビル | 推奨しない | |
| コルヒチン | 推奨しない | |
| イベルメクチン | 推奨しない | |
| フルボキサミン | 推奨しない | |
(文献1、2より筆者作成)
1.モノクローナル抗体
1)カシリビマブ/イムデビマブ(商品名ロナプリーブ)
発症時の重症化予防薬としては最も有効である。バムラニビマブ/エテセビマブ、カシリビマブ/イムデビマブ、ソトロビマブという3種類のモノクローナル製剤があるが、日本ではカシリビマブ/イムデビマブが2021年7月に承認された。
発症から7日以内にモノクローナル抗体を投与した場合、非使用群に対するウイルス量が減少していた。のみならず、28日以内のCOVID-19に関連した入院や救急外来/一般外来/遠隔外来の受診が、プラセボに比べて70%減少するという臨床的なアウトカムも示されている。副反応については、アナフィラキシーを含む重篤な過敏症は確認されず、インフュージョンリアクションが0.2%と記載されている[3]。これまでの報告からは、安全性は高いと考えるべきだろう。カシリビマブ/イムデビマブ各600mgずつ投与するが、日本で使用可能な製剤が2人分(各1200mg)で、冷蔵保管された場合は48時間以内に投与する必要がある。日本における投与対象は、COVID-19の重症化リスクを有する患者群(表2)となる。
表2 抗体カクテル療法の投与対象
| ・50歳以上 ・肥満(BMI≧30kg/m2) ・慢性腎不全 ・心疾患、高血圧 ・慢性肺疾患〔COPD、喘息(中等度以上)、間質性肺炎など〕 ・糖尿病 ・神経発達障害 ・医療依存状態(気管切開や胃瘻など) ・免疫低下が生じる疾患、免疫抑制薬の使用 ・妊娠後期 |
妊婦に関しては、添付文書に記載はないが、特に妊娠後期はCOVID-19重症化のリスク因子である。これまでのモノクローナル抗体の研究において妊婦に関する情報はないが、一般にIgG製剤は妊婦にも安全に使用されることから、NIHのガイドライン[2]では使用は考慮されるべきであると記載している。筆者の勤務する病院では、本人の承諾があれば投与を行っている。
ただし、投与方法と投与場所が大きな問題となっている。そもそもモノクローナル抗体療法は外来で投与し、入院が必要な重症例を減らすことを目的とした薬剤である。日本の添付文書では、外来もしくは宿泊療養施設での投与が認められている。経静脈投与が一般的だが、海外同様、皮下投与も使用が認められそうである。とはいえ、皮下投与は2.5mLを2.5cm以上離れた4か所に接種する方法であり、日本の患者に受け入れられるかどうかについては若干の不安が残る。投与後1時間は副反応の発生などを確認するために観察が必要で、かつ投与後24時間は不測の事態に対応できる体制が必要とされている。
2)ソトロビマブ(商品名ゼビュディ)
ソトロビマブは、SARS-CoV-2に対するモノクローナル製剤の一つである。重症化リスクのある軽症から中等症のCOVID-19患者について、ソトロビマブ投与群とプラセボ群で29日までの入院または死亡をエンドポイントとして比較したRCT(COMET-ICE試験)では、介入群で85%の相対リスク減少を認めた[4]。デルタ株などのVOC(variant of concern)に対する活性は保たれていた。米国では5月下旬に緊急承認され、日本では9月27日に承認された。ソトロビマブ500mgを経静脈的に投与する。投与対象、投与後の観察は、カシリビマブ/イムデビマブと同じである(表2)。
なお、モノクローナル抗体療法を受けた場合は、薬剤投与後90日の間隔を空けて新型コロナワクチンを接種する。これは、抗体投与が免疫反応を阻害する可能性を考慮した予防的な対策である。また、新型コロナワクチンを接種していても、非接種者と同様にモノクローナル抗体療法の適応が考慮されるべきである。
2.デキサメタゾン(商品名デカドロン)
入院中の酸素投与が必要な患者に対するデキサメタゾンの投与は死亡率を低下させた(RECOVERY試験[4])ため、このような患者にはデキサメタゾン6mg、10日間(退院するまで)の投与を行う。酸素投与を行う必要がない場合のデキサメタゾン(6mg、10日間)の使用は、むしろ害の方が大きい可能性が同時に示されており、使用すべきではない。これは、酸素不要群ではアウトカムが悪い傾向があるためであり、その期間は発症から中央値6日(3~10日)であった[4]。酸素投与開始時にデキサメタゾンを使用する場合は、抗ウイルス薬であるレムデシビルとの同時併用が望ましい可能性があるが[5]、宿泊療養施設や外来ではレムデシビルは使用できないため、現実的にはデキサメタゾンの単独使用になるだろう。繰り返しになるが、酸素需要がない状況で、発熱が持続しているなどの理由でデキサメタゾンを使用してはならない。
なお、デキサメタゾンが用意できない状況であれば、デキサメタゾン6mgと等力価のプレドニゾン40mg日、メチルプレドニゾロン32mg/日を使用してもよい。また、糖尿病と診断されないまま糖尿病を抱えた人もおられ、その場合にはステロイドの投与により高血糖が顕在化することもある。ステロイド高血糖は夕方にみられるため、場合によっては夕食前の血糖を測定することも考慮する。高血糖がみられる場合は経口血糖降下薬(低血糖になりにくいメトホルミンなど)も使えるようにしておくとよいかもしれない。
3.バリシチニブ(商品名オルミエント)
バリシチニブはJAK阻害薬で、関節リウマチにも使用される。ACTT-2試験[6]やCOV-BARRIER試験[7]が行われており、前者ではレムデシビルとの併用、後者では約80%にデキサメタゾン(レムデシビルは約19%)が併用されていた。バリシチニブを使用することにより、前者では全体で改善を1日早めるという結果で、後者は呼吸状態の増悪を止める効果はないが、死亡率は下げられるという結果を示した。安全性はいずれも比較群と比べて遜色なかった。ただし、COV-BARRIER試験のサブグループ解析では、高流量鼻カニュラ酸素療法(HFNC)と非侵襲的換気療法(NIV)を用いた群で有意に死亡率が低下したものの、こうした介入を必要としない、肺炎のある酸素投与なし群や酸素投与あり群ではいずれも有意な低下はみられなかったことから、宿泊療法施設の患者は対象とはなりにくいだろう。サブグループ解析でありインパクトは弱いものの、推奨される域には達していない。
バリシチニブは内服薬であり外来でも使用しやすいというメリットはあるものの、多くのガイドラインでは知見の豊富さから注射薬のトシリズマブをより推奨している。この見解は、今後変わる可能性がある。また、これまではレムデシビルと併用した場合にのみ臨床効果が期待できるため、それが使用できないセッティングではバリシチニブも使用できないと考えられてきたが、COV-BARRIER試験ではレムデシビル非投与群でも臨床効果が認められたため、この見解は今後変わる可能性がある。
4.吸入ステロイド
1)ブテゾニド(商品名パルミコート)
商品名パルミコートである。大規模なPRINCIPLE試験[8]は、65歳以上もしくは合併症を有する50歳以上の入院していない患者もしくは疑い例に対し、ブテゾニド800μg、1日2回、14日間を投与して、28日目までのCOVID-19に関連した入院と死亡をプライマリーエンドポイントとして通常治療と比較した。結果は、発症から中央値6日で使用され、プライマリーエンドポイントでは有意差は出なかったが、自己申告に基づく回復までの期間はブテゾニド投与群で2.94日短縮された。使用に関連する副作用は認められなかった。この結果からは積極的に使用を推奨するものではないが、宿泊療養施設に入所した比較的中高年齢のCOVID-19患者で、背景に合併症があるなどでステロイドが使用しにくい場合などでは、使用することを考慮してもよいだろう。
2)シクレソニド(商品名オルベスコ)
シクレソニドも気管支喘息の治療薬で、SARS-CoV-2に対する「抗ウイルス活性」や症例報告[10]に基づいて日本で多施設非盲検RCTが実施され 、無症状・軽症患者に対する増悪抑制効果と安全性が検討された。入院8日目以内の肺炎増悪割合を評価したところ、介入群の方が対症療法群に比べて肺炎の増悪が有意に多かった[11]。サイズの小さな研究ではあるが、シクレソニドの投与は推奨されない。
5.ファビピラビル(商品名アビガン)
8つのRCTを含む軽症から中等症のCOVID-19患者に対するファビピラビル治療のメタ解析[9]の結果、ファビピラビル使用は、入院7日後の症状改善率は高いが、14日後のそれは同等、その他ウイルス排除は早めない、呼吸不全/ICUへの入室/死亡は減らさない、という結果であった。どの研究もサンプルサイズが小さく、投与量、投与期間も異なるため、質の高いメタ解析ではないが、現時点ではファビピラビルの使用は推奨されない。
6.コルヒチン(商品名コルヒチン)
大規模なRCT(COLCORONA試験[10]やRECOVERY試験[11])でプライマリーエンドポイントである入院や死亡の減少というアウトカムは出なかったが、COLCORONA試験でPCR陽性者に限ると、有意な死亡の減少はなかったが入院の減少を認めた。 ただし、両試験ともに有意に下痢が多かった。現時点においては使用を推奨する積極的なデータは乏しいと考える。
7.イベルメクチン(商品名ストロメクトール)
言わずと知れた、日本で開発された糞線虫などの抗寄生虫薬である。In vitroでSARS-CoV-2に対して効果が示されたため、多数のRCTを含む研究で臨床効果が検討された(小規模であり、研究デザインや1回投与量、投与期間はまちまち)が、結果はさまざまで、その後のメタ解析[12]でも有効性を確認できなかった。現段階では使用を推奨できない。
8.フルボキサミン(商品名デプロメール)
選択的セロトニン再取り込み阻害薬(商品名デプロメール)である。動物実験で抗炎症作用を認めることから、COVID-19において発症から7日目以内に介入群でフルボキサミンを100mg、1日3回まで、15日間内服を行う臨床試験が行われた[13]。フルボキサミン投与群で15日以内の重症化が有意に少なかったが、Nが少なく(合計152人)、脱落も多い(20%)研究であり、現時点でフルボキサミンの有効性を結論付けるまでには至らない。
症状別の対応
それぞれの治療薬は前述した通りであるが、軽症から中等症患者のCOVID-19患者に対しては対症療法を行う。病院から往診薬を持参する場合の薬剤セットの例を表3に示した。
1.発熱への対応
アセトアミノフェン(商品名カロナール)10mg/kg頓服または定期内服。
2.咳や痰への対応
鎮咳薬としてデキストロメトロファン1~2錠を1日3回、あるいはリン酸コデイン2g/回(デキストロメトロファンで効果がないときに追加する場合)。去痰薬としてカルボシステイン錠1日3回を使用。
3.消化器症状への対応
食欲低下、下痢症状のため食事摂取不良となる患者は多い。水分摂取を励行し、場合によっては補液も検討する。
4.皮膚症状への対応
COVID-19による皮疹の形態はさまざまで、ウイルス疹としてよく見る麻疹様の発疹、蕁麻疹、水痘様の水疱性の発疹、四肢末端のしもやけ様の色調変化(COVID toe)、網状皮斑などがある[14、15]。その他にも内服薬による薬疹が鑑別に挙がる。COVID-19による皮疹であれば経過観察やステロイド軟膏などで対応し、薬疹が疑われる場合には薬剤の中止も検討する。
表3 往診時に持参する薬剤セットの一例
| 薬効 | 薬剤名 | 1日量 | 用法 | 日数/回数 | |
| 治療 | □ | デカドロン錠4mg | 1.5錠 | 1日1回 朝食後 | _____日分 |
| □ |
パルミコート200μg |
1日2回 1回4吸入 | 1個 | ||
| □ | パルミコートタービュヘイラーの使用について説明し、口頭による同意を得た。 | ||||
| 解熱 | □ | カロナール錠500mg | 3錠 | 1日3回 毎食後 | _____日分 |
| □ | カロナール錠500mg |
2錠 |
痛む時または高熱時 |
_____回分 |
|
| □ | カロナール錠500mg | 1錠 | 痛む時または高熱時 |
_____回分 |
|
| 鎮咳 | □ | メジコン錠15mg | 6錠 | 1日3回 毎食後 | _____日分 |
| □ | メジコン錠15mg | 3錠 | 1日3回 毎食後 | _____日分 | |
| □ | メジコン錠15mg | 1錠 | 咳時 |
_____回分 |
|
| □ | 1%リン酸コデイン散 |
2g |
咳時 |
_____回分 |
|
| 去痰 | □ | カルボシステイン錠500mg | 3錠 | 1日3回 毎食後 | _____日分 |
| 制酸 | □ | ランソプラゾールOD錠15mg | 1錠 | 1日1回 朝食後 | _____日分 |
| 制吐 | □ | プリンペラン錠5mg | 1錠 | 吐き気時 | |
| 整腸 | □ | ビオフェルミン錠剤 | 3錠 | 1日3回 毎食後 | _____日分 |
| 緩下 | □ | マグミット錠330mg | 3錠 | 1日3回 毎食後 | _____日分 |
| 抗アレルギー | □ | フェキソフェナジン錠60mg | 2錠 | 1日2回 朝・夕食後 | _____日分 |
| 補液 | □ | ソルラクト500mL | 1日1回 | _____袋 | |
| □ | 生理食塩液500mL | 1日1回 | _____袋 | ||
| 外用剤 | □ | ボアラクリーム5g | 医師の指示通り | 本 | |
| □ |
ヘパリン類似物質油性クリーム25g |
医師の指示通り | 本 | ||
患者からのよくある質問と、その回答例
療養している患者は、COVID-19に対する恐れや憤り、今後の見通しが分からないことによる不安など、さまざまな思いを持って過ごしている。治療により劇的に改善が得られるすべがあるというわけではなく、こうした不安などに対する丁寧な説明やコミュニケーションは、ある意味、薬剤の処方よりも大きな役割があるとも言える。筆者が実際に受けた質問と、その回答例を挙げておく。
Q1.1回目のワクチンを接種した後に感染し、宿泊療養施設に入所しました。2回目のワクチンは、いつ受けるとよいですか?
A1-1.モノクローナル抗体療法なしの場合:2回目は、ファイザー社製ワクチンの場合3週間、モデルナ社製ワクチンの場合4週間の間隔を空けて接種します。隔離期間が終了した際に接種時期がくれば接種すればよいですし、間に合わなければずらすとよいでしょう。目安としては、1回目から6週以内に2回目を接種することとなっています。
A1-2.モノクローナル抗体療法ありの場合:モノクローナル抗体療法を受けているため、次の接種までに90日の間隔を空けることになります。
Q2. ワクチン未接種で感染しました。これからワクチンを接種しますが、どのタイミングで接種すべきですか?
A2.すぐに再感染することはありませんが、次第に免疫が弱くなります。3か月以降になると再感染することがあります。発症してから3か月までに接種したらよいと思いますし、接種機会が限られていることを考えると、なるべく早く接種した方がよいと思います。
Q3.家にCOVID-19を発症して隔離中の家族がいるのですが、このまま私が家で一緒に暮らした場合、また濃厚接触者になりますか?
A3.患者さんは感染して免疫がついているので、 たとえ家族の感染が判明したとしても再び感染しないため、退院直後の時点では濃厚接触になることはありません。また、体調が良ければ仕事に復帰しても大丈夫です。
Q4.一度発症した後は、もう肺炎になることはありませんか?
A4.感染性は10日以内になくなるとされていますが、一部の人はその後に免疫の反応で再度悪くなり、肺炎を発症し、酸素が必要になることがあります。ステロイドという免疫を抑える薬剤を使用して治療するなどします。発熱や息切れが出てくる場合には、かかりつけ医や保健所などに(地域のルールに従って)連絡してください。また、発症後90日以上経過すると免疫が低下して、再び新たに感染する可能性もあります。そういう意味でも、ワクチン接種は罹患後にもお勧めします。
Q5.COVID-19の後遺症が心配です。
A5.COVID-19の場合、発症してから3か月以上症状が持続することもまれではなく、特に倦怠感、味覚・嗅覚障害、息切れが多いです。他には、頻度は下がりますが、脱毛、微熱、うつや気分の落ち込み、頭痛、集中力・思考力の低下、筋力低下などがあります。急性期に重症度が高かった人ほど症状が長く続くという報告[16]もありますが、急性期に軽症であった人でも長引くことはまれではありません[17]。自宅に帰った後に何らかの症状が出た場合には、かかりつけ医や保健所などに(地域のルールに従って)相談するとよいでしょう(日本語の総説[18]参照)。
おわりに
宿泊療養施設でのCOVID-19対応は、社会的・医学的に必要な隔離を病院よりも観察方法やマンパワーの限られる療養施設で行っているため、増悪した場合には病院に入院させる必要がある。また、それが困難な状況では、与えられた条件下で、患者に最適な医療行為を行う必要がある。COVID-19は感染症だが、皮疹や不眠、精神的な症状、長期の後遺症といったプライマリケア的側面が大いにあり、単に解熱剤や鎮咳薬を処方するだけで対応できるものではない。宿泊療養施設に滞在する方々が少しでも安心・安全な時間を送れるように、本稿を役立てていただければ幸いである。
【References】
1)診療の手引き検討委員会: 新型コロナウイルス感染症(COVID-19)診療の手引き, 第5.2版, 2021.
https://www.mhlw.go.jp/content/000815065.pdf
2)NIH: What’s New in the Guidelines, COVID-19 Treatment Guidelines, 2021.
https://www.covid19treatmentguidelines.nih.gov/about-the-guidelines/whats-new/
3)Weinreich DM, Sivapalasingam S, Norton T, et al: REGN-COV2, a Neutralizing Antibody Cocktail, in Outpatients with Covid-19. N Engl J Med. 2021 Jan 21; 384(3): 238-51.
4)RECOVERY Collaborative Group; Horby P, Lim WS, Emberson JR, et al: Dexamethasone in Hospitalized Patients with Covid-19. N Engl J Med. 2021 Feb 25; 384(8): 693-704.
5)Ader F, Bouscambert-Duchamp M, Hites M, et al: Remdesivir plus standard of care versus standard of care alone for the treatment of patients admitted to hospital with COVID-19 (DisCoVeRy): a phase 3, randomised, controlled, open-label trial. Lancet Infect Dis. 2021 Sep 14; S1473-3099(21)00485-0.
6)Kalil AC, Patterson TF, Mehta AK, et al: Baricitinib plus Remdesivir for Hospitalized Adults with Covid-19. N Engl J Med. 2021 Mar 4; 384(9): 795-807.
7)Marconi VC, Ramanan AV, de Bono S, et al: Efficacy and safety of baricitinib for the treatment of hospitalised adults with COVID-19 (COV-BARRIER): a randomised, double-blind, parallel-group, placebo-controlled phase 3 trial. Lancet Respir Med. 2021 Aug 31; S2213-2600(21)00331-3.
8)Yu LM, Bafadhel M, Dorward J, et al: Inhaled budesonide for COVID-19 in people at high risk of complications in the community in the UK (PRINCIPLE): a randomised, controlled, open-label, adaptive platform trial. Lancet. 2021 Sep 4; 398(10303): 843-55.
9)Hassanipour S, Arab-Zozani M, Amani B, et al: The efficacy and safety of Favipiravir in treatment of COVID-19: a systematic review and meta-analysis of clinical trials. Sci Rep. 2021 May 26; 11(1): 11022.
10)Tardif JC, Bouabdallaoui N, L’Allier PL, et al: Colchicine for community-treated patients with COVID-19 (COLCORONA): a phase 3, randomised, double-blinded, adaptive, placebo-controlled, multicentre trial. Lancet Respir Med. 2021 Aug; 9(8): 924-32.
11)RECOVERY Collaborative Group; Horby PW, Campbell M, Spata E, et al: Colchicine in patients admitted to hospital with COVID-19 (RECOVERY): a randomised, controlled, open-label, platform trial. 2021.
https://www.medrxiv.org/content/10.1101/2021.05.18.21257267v1
12)Popp M, Stegemann M, Metzendorf MI, et al: Ivermectin for preventing and treating COVID-19. Cochrane Database Syst Rev. 2021 Jul 28; 7(7): CD015017.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD015017.pub2/epdf/standard
13)Lenze EJ, Mattar C, Zorumski CF, et al: Fluvoxamine vs Placebo and Clinical Deterioration in Outpatients With Symptomatic COVID-19: A Randomized Clinical Trial. JAMA. 2020 Dec 8; 324(22): 2292-300.
14)Young S, Fernandez AP: Skin manifestations of COVID-19. Cleve Clin J Med. 2020 May 14. Online ahead of print.
15)Genovese G, Moltrasio C, Berti E, et al: Skin Manifestations Associated with COVID-19: Current Knowledge and Future Perspectives. Dermatology. 2021; 237(1): 1-12.
16)Huang L, Yao Q, Gu X, et al: 1-year outcomes in hospital survivors with COVID-19: a longitudinal cohort study. Lancet. 2021 Aug 28; 398(10302): 747-58.
17)Augustin M, Schommers P, Stecher M, et al: Post-COVID syndrome in non-hospitalised patients with COVID-19: a longitudinal prospective cohort study. Lancet Reg Health Eur. 2021 Jul; 6: 100122.
18)忽那賢志: 新型コロナ後遺症 現時点で分かっていること, Yahoo!ニュース個人, 2021.
https://news.yahoo.co.jp/byline/kutsunasatoshi/20210912-00257800