トキソプラズマ症(1/3)――急性感染
3分割で配信しています。
はじめに
トキソプラズマ症は、トキソプラズマ原虫(Toxoplasma gondii)により引き起こされる感染症である。妊娠中の初感染で胎児に起こりうる先天性トキソプラズマ症や、後天性免疫不全症候群(acquired immune deficiency syndrome;AIDS)患者におけるトキソプラズマ脳炎などが知られている。そのため、産婦人科領域やHIV感染症患者の疾患と思われがちであるが、急性感染で頸部リンパ節炎を起こす伝染性単核球症様症候群の一つでもあり、日常診療において忘れてはならない感染症である。
トキソプラズマ原虫の生活環
トキソプラズマ原虫は、ネコを終宿主、ヒトやブタなど多くの哺乳類を中間宿主とする細胞内寄生原虫である。生活環を図1[1]に示す。
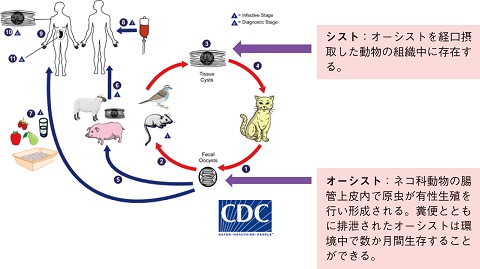
(CDC:Parasites―Toxoplasmosis(Toxoplasma infection)Biology.https://www.cdc.gov/parasites/toxoplasmosis/biology.htmlより引用改変)
終宿主であるネコから排出されるオーシストを小型哺乳類が経口摂取すると組織内にシストが形成され、その動物をネコが捕食することで生活環が維持されている(図中①~④)。具体的なヒトへの感染経路としては、オーシストで汚染された水や土壌に接触した手や生野菜を介しての経口感染(⑦)や、加熱不十分な豚肉や牛肉などの食肉を通したシストの経口感染(⑤⑥)がある。このほか、輸血や臓器移植による感染(⑧)も報告されている[2]。これらの感染経路の中で、特に加熱調理不十分な肉や加熱処理不十分な羊のミルクが最も感染リスクが高いとされている[3]。先天性トキソプラズマ症は、妊婦の初感染による経胎盤感染である(⑨)。
トキソプラズマ症の病型分類
臨床病型は、先天性トキソプラズマ症と後天性トキソプラズマ症に分けられる。後天性トキソプラズマ症は、急性感染を経て慢性不顕性感染へと移行する。急性感染ではほとんどが無症候性だが、3~7%にリンパ節炎を生じる[4]。慢性不顕性感染では、免疫正常者は無症候性のままであるが、細胞性免疫が低下するとトキソプラズマ脳炎などを発症する。
今回から3回に分けて、①トキソプラズマ急性感染、②(主にHIV感染症などで問題となる)トキソプラズマ脳炎、③先天性トキソプラズマ症を概説していく。
トキソプラズマ急性感染
1.どういうときに疑うか
症候性のトキソプラズマ急性感染は、頸部リンパ節炎として発症する。すなわち、トキソプラズマ原虫は伝染性単核球症様症状をきたす病原体の一つであり、頸部リンパ節炎に肝障害や異型リンパ球を伴う場合は特に鑑別に挙げたい。トキソプラズマ急性感染を疑う場合には、加熱不十分な豚肉(生ハムも含む)や牛肉の摂食歴、ネコや土壌との接触歴(ガーデニングを含む)の問診も重要である。
2.臨床所見
潜伏期間は1~2週間である[5]。トキソプラズマ急性感染の臨床所見と頻度を表1[6]にまとめた。
表1 トキソプラズマ急性感染の所見と頻度
| 所 見 | 頻 度 |
| リンパ節腫脹 | 94.60% |
| 頭痛 | 70.30% |
| 発熱 | 67.60% |
| 体重減少 | 62.20% |
| AST/ALT上昇 | 29.70% |
| LDH上昇 | 45.90% |
| 貧血 | 10.80% |
| 白血球減少 | 16.20% |
| リンパ球増加 | 37.80% |
| 血小板減少 | 2.70% |
| 肝腫大 | 16.20% |
| 脾腫 | 5.40% |
頸部リンパ節は、孤立性、無痛性で、大きさは3cmを超えないとされる[4]。トキソプラズマ急性感染は通常、数か月で自然軽快する。しかし、免疫正常者でも心筋炎、多発筋炎、肺炎、脳炎などの臓器障害を伴う重症播種型が報告されており、注意を要する[7]。
3.診断
トキソプラズマ急性感染の診断には、血清抗体検査が広く用いられている。血清IgM抗体は、感染後1週間で上昇し、数か月間かけて減少する。一方、血清IgG抗体は、感染後1~2週間で上昇し、1~2か月間でピークとなる[8]。IgM抗体は数年にわたり陽性期間が持続することがあり、1回の検査でIgM抗体が陽性であっても初感染と断定してはならない。必ずペア血清でIgG抗体価を比較し、その有意な上昇をもって急性感染と診断する。
形態学的同定(病理診断)や特異的遺伝子(PCR検査)に関しては、急性感染の診断に関するデータは乏しく、また検査が容易でないことから、実際には抗体価の推移および鑑別疾患の除外に基づくことが現実的である。
4.治 療
トキソプラズマ急性感染は自然軽快することがほとんどであり、基本的に薬物療法は推奨されていない[8]。まれではあるが、重症播種型では眼トキソプラズマ症に準じた治療[9]がなされることもある。この場合の治療レジメンを表3[9]に示す。なお、治療の詳細については成書を参照いただきたい。
表3 トキソプラズマ急性感染の治療
| 投与量 | 治療期間 | |
| ピリメサミン | 初日200mg/日分2以降50-75mg/日 | 症状軽快後1-2週間まで |
| スルファジアジン | 1-1.5g/日 | 症状軽快後1-2週間まで |
| ロイコボリン | 5-20mg/日 週3回 | ピリメサミン中止後1週間まで |
| プレドニゾロン | 1mg/kg 分2 | 症状軽快まで |
次回は、免疫不全者のトキソプラズマ症として、トキソプラズマ脳炎について述べる。
まとめ
- トキソプラズマ原虫は、オーシストで汚染された水や食物、食肉に含まれるシストを経口摂取することで感染する。
- 急性感染はほとんどが不顕性感染だが、頸部リンパ節炎を発症することがあり、伝染性単核球症様症候群の鑑別に入れる必要がある。
- 免疫正常者でも重症播種型が報告されており、経過には注意を要する。
【References】
1)CDC:Parasites―Toxoplasmosis(Toxoplasma infection)Biology.
2)Tenter AM,Heckeroth AR,Weiss LM:Toxoplasma gondii:from animals to humans.Int J Parasitol.2000 Nov;30(12-13):1217-58.
3)Jones JL,Dargelas V,Roberts J,et al:Risk factors for Toxoplasma gondii infection in the United States.Clin Infect https://www.cdc.gov/parasites/toxoplasmosis/biology.htmlDis.2009 Sep 15;49(6):878-84.
4)McCabe RE,Brooks RG,Dorfman RF,et al:Clinical spectrum in 107 cases of toxoplasmic lymphadenopathy.Rev Infect Dis.1987 Jul-Aug;9(4):754-74.
5)矢野明彦・編著,青才文江,野呂瀬一美・共同執筆:日本におけるトキソプラズマ症,九州大学出版会,2007.
6)Neves ES,Bicudo LN,Curi AL,et al:Acute acquired toxoplasmosis:clinical-laboratorial aspects and ophthalmologic evaluation in a cohort of immunocompetent patients.Mem Inst Oswaldo Cruz.2009 Mar;104(2):393-6.
7)Demar M,Hommel D,Djossou F,et al:Acute toxoplasmoses in immunocompetent patients hospitalized in an intensive care unit in French Guiana.Clin Microbiol Infect.2012 Jul;18(7):E221-31.
8)Bennett JE,Dolin R,Blaser MJ:Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases,8th edition,Saunders,2014,p.3122-53.
9)熱帯病治療薬研究班:寄生虫薬物治療の手引き2016,改訂9.2版,2017.
http://trop-parasit.jp/docDL/tebiki_2017ver92.pdf