KANSEN JOURNAL No.11(2009.7.8)
(転送は歓迎します。内容の無断転載は禁止します)
[ミニレビュー]
発熱+関節炎へのアプローチ
東京大学医学部附属病院 アレルギー・リウマチ内科
萩野 昇
発熱とともに関節痛を訴えて外来を受診する患者は多い。腫脹・熱感・痛みなど、一見して明らかな関節の炎症所見を伴う場合もあれば、システムレビューによってはじめて明らかになる関節炎もある。
関節痛への一般的アプローチ「関節が痛い」とき、その疼痛が臨床的に有意な炎症によって惹起されたものか(関節炎か否か)が重要である。炎症の有無は他覚的に腫脹・疼痛・発赤・熱感を確かめることによって、すなわち身体診察によって判断する。ただし、股関節など構造的に触診が不可能な関節もある。診察法の詳細は他の優れた成書・総説[1]に譲る。
関節の痛みが炎症によって惹起されている、すなわち「関節炎」が認められた場合、「急性か慢性か」「単関節炎か多関節炎か」によって、鑑別診断の方向づけを行う。その後、侵された関節の分布パターン(小関節優位・上肢大関節優位・下肢大関節優位)によって診断の絞り込みを行う。表1に急性関節炎の鑑別(単関節炎・少関節炎・多関節炎に分類)、表2に発熱+多関節炎の鑑別ポイントを挙げた [2][3]。
表1 急性関節炎の鑑別
単関節炎
(Monoarticular)少関節炎
(Oligoarticular)多関節炎
(Polyarticular)皮膚病変を伴う
関節痛 / 関節炎化膿性関節炎
結核性関節炎
真菌性関節炎
細菌性心内膜炎
痛風
偽痛風(CPPD沈着症)
播種性淋菌感染症
Brucellosis
真菌性関節炎
Histoplasmosis
Coccidioidomycosis
Sporotrichosis反応性関節炎
Chlamydia trachomatis
Salmonella enteritidis
Salmonella typhimurium
Shigella flexneri
Yersinia enterocolitica
Yersinia pseudotuberculosis
Campylobacter jejuni細菌性心内膜炎
リウマチ性疾患
成人スティル病
炎症性腸疾患関連関節炎
乾癬性関節炎
強直性脊椎炎腫瘍随伴症候群
血清病(serum sickness)
サルコイドーシス
糞線虫症(Strongyloidiasis)
ギニア虫感染症(Dracunculiasis)
ウィルス感染症
Hepatitis B virus
Hepatitis C virus
HIV
Cytomegalovirus
Epstein-Barr virus
Arboviruses急性リウマチ熱(Acute rheumatic fever)
関節リウマチ
回帰熱(relapsing fever:Borrelia recurrentis)
Whipple’s disease
Giardiasis
Loa loa infection
Toxoplasmosis
腫瘍随伴症候群
心房粘液種
薬剤性(Fluoroquinolone-induced)
家族性地中海熱
ライム病
播種性淋菌感染症
慢性髄膜炎菌血症(Chronic meningococcemia)
梅毒
ロッキー山脈紅斑熱(Rocky Mountain Spotted Fever)
Rat-bite fever(Streptobacillus moniliformis)
発疹チフス
Parvovirus B19感染症
HIV感染症
風疹(自然感染、ワクチン接種後)
デング熱
全身性エリテマトーデス
クリオグロブリン血症
Schnitzler症候群
表2 発熱+多関節炎の鑑別ポイント
40℃以上の発熱:
成人スティル病
細菌性関節炎
全身性エリテマトーデス
発熱が関節炎に先行:
ウィルス性関節炎
ライム病
反応性関節炎
成人スティル病
細菌性心内膜炎
移動性関節炎
急性リウマチ熱
播種性淋菌感染症
播種性髄膜炎菌感染症
ウィルス性関節炎
全身性エリテマトーデス
急性白血病
Whipple病
痛みの程度に比して関節の腫脹が目立つ
結核性関節炎
細菌性心内膜炎
炎症性腸疾患関連関節炎
巨細胞性動脈炎
ライム病
関節の腫脹に比して痛みが強い
急性リウマチ熱
家族性地中海熱
急性白血病
HIV感染症
リウマトイド因子陽性
関節リウマチ
ウィルス性関節炎
結核性関節炎
細菌性心内膜炎
全身性エリテマトーデス
サルコイドーシス
血管炎
朝のこわばり
関節リウマチ
リウマチ性多発筋痛症
成人スティル病
反応性関節炎・ウィルス性関節炎の一部?
対称性の小関節滑膜炎
関節リウマチ
全身性エリテマトーデス
ウィルス性関節炎
白血球増多(15,000/mm3以上)
細菌性関節炎
細菌性心内膜炎
成人スティル病
血管炎
急性白血病
白血球減少
全身性エリテマトーデス
ウィルス性関節炎
寛解と再発を繰り返す
ライム病
結晶性関節炎
炎症性腸疾患関連関節炎
Whipple病
家族性地中海熱
成人スティル病
全身性エリテマトーデス
ウィルス感染症による多発関節炎Parvovirus B19
小児ではりんご病(fifth disease)が有名だが、成人においては急性の関節リウマチ様多発関節炎を引き起こすことがある。男性よりも女性に感染した場合に関節炎を引き起こす頻度が高い。発熱は比較的稀で、約15%に顔面紅斑が見られる。
診断は「パルボウィルスB19-IgM抗体(抗VCA-IgM抗体)」による(「紅斑が出現している妊婦について、このウイルスによる感染症が強く疑われ、IgM型抗体価を測定した場合」のみに保険算定)。HBV
急性B型肝炎の前黄疸期に対称性関節炎(手関節・膝関節)が生じ、発熱・蕁麻疹様皮疹を伴うことがある。関節炎は黄疸に約10日間先行し、黄疸の出現とともに消失する。慢性B型肝炎においては、クリオグロブリン血症に伴う関節症状が出現することがある。HCV
高齢男性の急性C型肝炎において、関節症状が生じることがある。また、慢性C型肝炎・クリオグロブリン血症に伴う関節症状が出現することがある。風疹(Rubella)
Parvovirus B19同様、関節リウマチに類似した手指の対称性多関節炎を起こすことがある。またワクチン接種後、特に成人において一過性関節炎の発症を認めることがある。HIV感染症
急性HIV感染症(Acute retroviral syndrome)において、「関節痛」は60-80%の症例で出現するとされている。
IgG抗体およびIgM抗体に加えて、HIVコア蛋白質であるp24抗原を検出する「第4世代」HIV抗体検査が使用されるようになり、ウィンドウピリオドの短縮が期待されるが、疑わなければ診断できないのは従来どおり。
また、HIV感染症の臨床経過において、強い関節痛(必ずしも炎症所見を伴わない)が認められることがある(painful articular syndrome)。またHIV感染者においては反応性関節炎の発症頻度が高いとする報告もある[4]。HTLV-1
HTLV-1感染によって生じる関節症状をHTLV-1 associated arthropathy(HAAP)と称する。関節リウマチ様の滑膜増生を呈し、ATLLの顕在化に数年先だって発症することもある[5] 。
HTLV-1感染症は、関節症状以外にも、神経疾患であるHAM(ヒトT細胞 ウイルス I 型脊髄症、HTLV-1関連脊髄障害)/TSP(熱帯性痙性不全対麻痺)、肺疾患であるHAB(HTLV-1関連気管支・肺障害)、眼疾患であるHAU(HTLV-1関連ぶどう膜炎)を引き起こすとされる。
細菌感染症による多発関節炎
淋菌性と非淋菌性に大別される。
・淋菌性関節炎(Gonococcal arthritis)
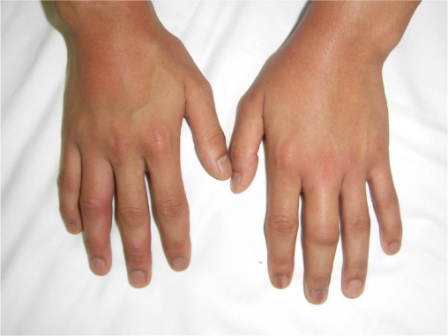
淋菌性関節炎はSexually-activeな若年者の細菌性関節炎の原因として最も一般的であり、男性:女性比は約1:3である。病像には2型あり、典型的な「三徴」:移動性多発関節炎・皮膚病変・腱滑膜炎(tenosynovitis)をきたすものと、非対称性単関節炎・多関節炎で発症するものがある。腱滑膜炎は手関節・足関節・手指小関節を侵し、強い疼痛を伴う(写真1)。
関節液のグラム染色は感度が低く、50%以下とされている。性交渉歴の聴取とともに、咽頭・子宮頸部・尿道・直腸からもNeisseria gonorrhoea培養検体を採取することが診断確定においては重要である。また、PCRの有用性も報告されている[6] 。
Gonococcal arthritisは抗菌薬開始後速やかに軽快するため、診断確定が困難な症例においてはCeftriaxoneによるTherapeutic diagnosisが試みられることもある。
写真1 淋菌性関節炎による関節炎:手指小関節の発赤・腫脹を認める
(東京都立駒込病院 感染症科 柳沢如樹先生のご厚意による)
・非淋菌性化膿性関節炎(以下単に「化膿性関節炎」)化膿性関節炎は急性単関節炎の最も重要な鑑別診断である。診断・治療が適切に行われた場合であっても、非可逆的な関節破壊が起こることがあり、High index of suspicion が必要である。関節リウマチ・乾癬性関節炎など、関節疾患の存在は化膿性関節炎の危険因子であり、臨床的にしばしば悩ましい状況を作り出す。慢性関節炎の患者に「これまでとは異なる」単関節炎が生じた時には、十分に否定されるまで(until proven otherwise)化膿性関節炎として対応する。
化膿性関節炎の診断
「発熱+関節炎へのアプローチ」という本題には反するが、化膿性関節炎の患者がしばしば平熱で、白血球の上昇を示さないことには注意が必要である[7] 。<関節穿刺液の解釈>
化膿性関節炎の診断の鍵は、罹患関節を穿刺・吸引して採取した関節液の塗抹顕微鏡検査および培養検査を速やかに施行することである。肩・膝関節などはアプローチが容易であるが、股関節では透視下での穿刺が必要である。正常の関節液は粘度が高く、細径の穿刺針で吸引できないが、化膿性関節炎では、集ぞくした白血球が産生するムチナーゼにより粘度が低下しており、細径の穿刺針でも吸引可能である。関節液中白血球数は、関節炎の原因が細菌感染症によるものかそれ以外かを鑑別するのに最も有用な単一の検査であるとされている。ある後ろ向きコホート研究において、関節液中白血球数が17,500/mm^3以上の場合に診断上の有用性が最大(感度 83%、特異度 67%、陽性尤度比 2.5、陰性尤度比 0.25)であった[8]。
また、JAMAの"Rational clinical examination series"における文献の系統的レビューにおいては、関節液中白血球数が25,000以下、25,000以上、50,000以上、100,000以上のそれぞれで尤度比は0.32、2.9、7.7、28.0であった。しかし、同総説では、化膿性関節炎の診断的検査として関節液中白血球数が信頼できるとは結論づけず、本疾患が疑われる患者に対する塗抹・培養検査の結果が判明するまでの「有力な参考所見」として位置づけている[9]。結晶性関節炎は化膿性関節炎の鑑別診断として重要である。痛風(Gout)は、典型的には単関節炎発作を繰り返し、治療が奏功しない場合、次第に慢性の多発関節炎に移行する。腎機能が低下している高齢者では「発熱+多関節炎」として発症することもある。偽痛風も急性の単関節炎の原因となる。単純X線写真で軟骨表面の石灰化像を認めることがある。
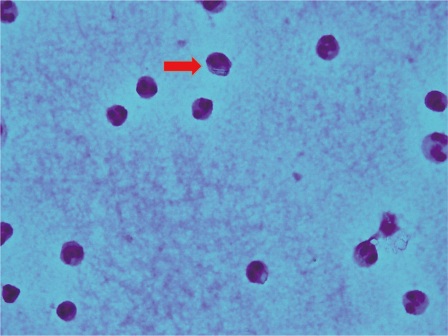
なお、熟練した観察者であれば、痛風結晶をグラム染色で同定することも可能である(写真2)。
写真2 グラム染色で同定された尿酸結晶〔好中球に貪食されている〕
(聖路加国際病院 アレルギー・膠原病科 岸本暢将先生のご厚意による)
化膿性関節炎の治療
関節液の塗抹・グラム染色の結果を参考にして抗菌薬を選択する。ただし、関節液のグラム染色が陽性になるのは化膿性関節炎全体の約50%に過ぎない。上述のように化膿性関節炎を疑う臨床証拠があれば、リスクファクターを考慮しつつEmpiricalな治療を開始する必要がある。本邦の保険適応症などを考慮すると、グラム染色の結果を基にしたEmpiricalな治療の一例としては以下のようになる[10][11]。
Gram-positive cluster : Cefazolin 2g×8時間間隔(本邦の用量は最大 5g/day)
MRSA感染症が疑われるとき : Vancomycin
Gram-positive in chain : Penicillin G or ABPC
Gram-negative Cocci : Ceftriaxone
Gram-negative Rod : Cefepime 1g×8時間間隔化膿性関節炎の治療効果を高めるためには、罹患関節からの排膿(関節ドレナージ)が必須であると考えられている。これはrandomised controlled trialsによって裏づけられたものではなく、専門家の意見によるものであるが、多くの場合(治療効果の確認の意味も含めて)施行が勧められる。外科的(関節鏡下・関節切開)排膿と穿刺・吸引のいずれが優れているかについて、成人を対象にした前向き試験は存在せず、Retrospectiveな解析では穿刺・吸引による排膿のほうが化膿性関節炎の初期治療として優れている可能性が示唆されている[12] 。
関節の安静(joint immobilization)について一致した見解はなく、安静よりも早期からのリハビリテーションが筋萎縮・関節拘縮の予防につながるとする意見もある。
その他感染症による関節炎
反応性関節炎(Reactive arthritis)
下肢を中心としたoligoarthritis、あるいは移動性関節炎をきたす。HLA-B27陽性患者での頻度が高いが、診断を確定する検査はなく、病歴・臨床症状から診断する。先行する性感染症、結膜炎、尿道炎、手指炎(dactylitis)、付着部炎(enthesopathy)、口腔内潰瘍、仙腸関節炎(sacroillitis)などの所見に注意を要する。通常は一過性だが、15-30%の患者で慢性関節炎に移行する(なお、”Reiter’s syndrome”の呼称は、提唱者Hans Reiterのナチスドイツへの積極的関与が判明して以来、使用されなくなっている:余談[13])。海外渡航後の発熱+関節痛[14]
海外渡航歴のある患者の発熱を診療するとき、マラリア、デング熱、レプトスピラ感染症、腸チフス、リケッチア感染症、アルボウィルス感染症(Chikungunya virus, West Nile virus,etc.)などが鑑別診断に挙がる。マラリア、デング熱は高サイトカイン血症に伴う非特異的な関節痛をきたすことがある。
チクングニヤウィルス感染症は、発熱と強い関節痛が前景に立ち、発疹が75%、結膜充血が20%に認められたとする報告がある。潜伏期間は短く、平均2-4日(range 1-14日)である。手関節・足関節・手指の指節間関節などを侵し、小関節の罹患が目立つ。治療は主にNSAIDによる対症療法となる[15]。
(本邦での輸入症例については、国立感染症研究所のウェブサイトhttp://www0.nih.go.jp/vir1/NVL/Aiphavirus/Chikungunyahtml.htm を参照のこと)抗酸菌性関節炎
結核性関節炎は中〜大関節の慢性関節炎の原因として重要である。HIV感染者の増加、ならびに関節リウマチ・炎症性腸疾患などの治療に用いられるTNF阻害薬の導入に伴って今後診療の機会が増えると予想される。関節液の抗酸菌培養に加えて滑膜生検組織の培養を行うことによって診断感度の向上が期待される[16]。
Mycobacterium marinum感染症による関節炎も報告されている[17]。Clinical contextによっては同感染症も考慮する必要があるだろう。
<References>
1.上野征夫.リウマチ病診療ビジュアルテキスト 第2版,医学書院,2008.
2.Jonathan Cohen & William G. Powderly Infectious Diseases.Mosby 2003.
3.Pinals RS.Polyarthritis and fever.N Engl J Med. 1994 Mar 17;330(11):769-74.
4.Solinger AM. Rheumatic manifestations of human immunodeficiency virus. Curr Rheumatol Rep. 2003 Jun;5(3):205-9.
5.Dennis G, Chitkara P. A case of human T lymphotropic virus type I-associated synovial swelling. Nat Clin Pract Rheumatol. 2007 Nov;3(11):675-80.
6.Raquel Cuchacovich Clinical Applications of the Polymerase Chain Reaction: An Update Infect Dis Clin N Am.. 20 (2006) 735?758.
7.Vincent GM, Amirault JD. Septic arthritis in the elderly. Clin Orthop Relat Res.1990 Feb;(251):241-5.
8.Li SF, Cassidy C, Chang C, et al. Diagnostic utility of laboratory tests in septic arthritis. Emerg Med J. 2007; 24:75-77.
9.Margaretten ME, Kohlwes J, Moore D, Bent S. Does this adult patient have septic arthritis? JAMA.. 2007 Apr 4;297(13):1478-88.
10.青木眞.レジデントのための感染症診療マニュアル 第2版,医学書院, 2007.
11.Garcia-De La Torre I, Nava-Zavala A. Gonococcal and nongonococcal arthritis. Rheum Dis Clin North Am. 2009 Feb;35(1):63-73.
12.Goldenberg DL, Brandt KD, Cohen AS, Cathcart ES. Treatment of septic arthritis: comparison of needle aspiration and surgery as initial modes of joint drainage. Arthritis Rheum. 1975; 18:83-90.
13.Wallace DJ, Weisman MH. The physician Hans Reiter as prisoner of war in Nuremberg: a contextual review of his interrogations (1945-1947). Semin Arthritis Rheum..2003 Feb;32(4):208-30.
14.Cristian Speil, Adnan Mushtaq, Alys Adamski, Nancy Khardori. Fever of Unknown Origin in the Returning Traveler Infect Dis Clin N Am .21 (2007) 1091-1113.
15.Taubitz W, Cramer JP, Kapaun A, et al. Chikungunya fever in travelers: clinical presentation and course. Clin Infect Dis. 2007;45:e1-4.
16.Wallace R, Cohen AS.Tuberculous arthritis: A report of two cases with review of biopsy and synovial fluid findings. Am J Med. 1976;61:277-82.
17.Harth M, Ralph ED, Faraawi R. Septic arthritis due to Mycobacterium marinum. J Rheumatol.1994 May;21(5):957-60.
(了)
※『KANSEN JOURNAL』配信のお申し込み&バックナンバーは、
日本感染症教育研究会(IDATEN)ウェブサイト
http://www.theidaten.jp/journal.htm より
※原稿についてのご意見、ご感想はシーニュ社
kansenjournal.info@gmail.com まで
発行:シーニュ(お問い合わせ先)
h.fujimoto.signe@gmail.com